PEER REVIEWED ✅
SKIN/BODY CARE

KEYWORDS
Lipidomica
Lipidi di superficie della pelle (SSL)
Acne
Dermatite atopica (AD)
Psoriasi
Acidi grassi (FA)
Acidi grassi non esterificati (NEFA)
Perdita d’acqua trans-cutanea (TEWL)
Barriera cutanea
Strato corneo (SC)
Sebo
I lipidi ricoprono l’intera superficie della pelle, garantendo funzioni necessarie, contribuendo al sistema immunitario ed alla termoregolazione. La lipidomica presenta soluzioni sempre più accurate per la determinazione dei lipidi presenti nello strato corneo e nel sebo umano. Questi lipidi svolgono un ruolo chiave per le funzioni della pelle umana, in particolare per quanto riguarda l’effetto barriera. La lipidomica può quindi essere di grande aiuto per la formulazione cosmetica e cosmeceutica, specificamente nell’ambito di condizioni cutanee quali acne, dermatite atopica o psoriasi. L’impiego della lipidomica può contribuire alla prevenzione, ed alla soluzione di queste condizioni cutanee, attraverso la preparazione di prodotti cosmetici più adattabili e contenenti i lipidi naturalmente presenti nella pelle umana.
ABSTRACT
La pelle umana è costituita da strati sovrapposti di cellule, lipidi, ghiandole sebacee e sudoripare. L’analisi di questi lipidi, o analisi lipidomica, può apportare grandi benefici in molti campi, specialmente in dermatologia e cosmetologia. Lo strato corneo ed il sebo sono stati, e sono ancora, oggetto di analisi lipidomiche approfondite, eseguite sempre più spesso con una prima fase cromatografica e successiva analisi mediante spettrometria di massa.
Gli SSL che possono essere quantificati attraverso la lipidomica, costituiscono un elemento di interesse per la funzione barriera: quelli provenienti dallo strato corneo sono costituiti da una miscela di ceramidi, acidi grassi non esterificati (NEFA) e colesterolo o suoi derivati, in proporzioni approssimativamente di 1:1:1 in termini molari (1, 2, 3). Quelli provenienti dal sebo sono costituiti nuovamente da NEFA e da colesterolo e suoi esteri (il colesterolo solfato non è presente), oltre a triacilgliceridi, diacilgliceridi, squalene e altri esteri delle cere). Determinare attraverso la lipidomica le alterazioni dell’omeostasi di SC e sebo può essere quindi un elemento chiave per prevenire, risolvere o evitare ricadute di queste condizioni cutanee, attraverso preparazioni cosmetiche o cosmeceutiche. (4, 5, 6, 7, 8, 9).
INTRODUZIONE
EMILIANO RIPAMONTI 1
SIMONA BALDASSA2
1. R&D, Abich S.r.l., Italia
2. R&D e Product Specialist, Abich S.r.l., Italia


Bio...


Emiliano Ripamonti
Emiliano Ripamonti ha conseguito una laurea in Biotecnologie Mediche, e lavora per Abich da 12 anni. Da 10 si occupa di test in vitro su prodotti solari, avendo raggiunto il ruolo di coordinatore. Parallelamente si è adoperato nella ricerca e sviluppo per tutti i settori che riguardano i test in vitro, inclusa la redazione di articoli a riguardo.
Simona Baldassa
Simona Baldassa ha conseguito la laurea in Scienze Biologiche e il Dottorato di Ricerca in Biologia Cellulare e Molecolare. Ha maturato oltre dieci anni di esperienza nella ricerca di base in ambiente accademico e successivamente si è dedicata alla microbiologia applicata a diversi settori di attività, in particolare ambientale, alimentare e cosmetico. Attualmente è Product Specialist e R&D manager presso Abich Srl, Business Unit Cosmetic & Medical Device del Gruppo Lifeanalytics.
Le componenti lipidiche del SC
Le ceramidi sono le principali responsabili dell’integrità dello strato corneo. Sono state inizialmente classificate in sole 5 sottoclassi, ma questa conta è stata poi gradualmente incrementata fino a 22, e potrebbe essere ulteriormente estesa (1, 10). Come esempio, le 1-O-acil omega-linoleoiloxi ceramidi [1-O-E (EO) Cer] sono state inizialmente identificate in un modello di epidermide umana ricostruita nel 2020 (1), e la loro presenza nello strato corneo umano è solo recentemente stata confermata.
I NEFA provenienti da SC e sebo costituiscono la seconda classe in percentuale degli SSL, dopo i triacilgliceridi e a parimerito con gli esteri cerosi. La lunghezza media della catena di questi FA può variare, ma è normalmente compresa tra 16C e 26C, nonostante siano presenti catene che possono arrivare anche a 30C. La maggioranza dei NEFA che può essere trovata negli SSL è composta da acidi grassi saturi a lunga catena. Sono presenti in minoranza anche FA mono- e polinsaturi, benché il corpo umano non sia in grado di inserire doppi legami oltre la nona posizione, e quindi gli FA che contengono questi legami devono essere ingeriti.
Infine, il colesterolo ed i suoi derivati, con l’eccezione del colesterolo solfato, possono provenire sia dal SC che dal sebo. A concentrazioni elevate, il colesterolo può causare discontinuità nella matrice lipidica. Concentrazioni ridotte di colesterolo possono invece ridurre la mobilità degli idrocarburi nella barriera. Gli esteri del colesterolo invece potrebbero essere coinvolti nel processo di cheratinizzazione, anche se la questione è ancora oggetto di discussione (2). Infine, è stato appurato il ruolo del colesterolo solfato nel processo di desquamazione, nella coesione dello strato corneo e nel differenziamento dei cheratinociti.
Le componenti del sebo
Le ghiandole sebacee sono estremamente specializzate, e possono variare in numero a seconda della superficie corporea interessata, dalle 50-90 ghiandole per cm2 presenti sull’avambraccio alle 800/cm2 circa sulla fronte (11). Il componente principale del sebo sono i TAG (circa 30-35% degli SSL), che svolgono un ruolo nella differenziazione epidermica e nella funzione barriera, mentre i DAG sono una componente minore (1-2% degli SSL), il cui ruolo non è ancora stato definito. TAG e DAG penetrano nella pelle con concentrazioni decrescente fino al 5°-7° strato, successivamente arrivano a plateau.
La produzione di esteri delle cere è direttamente correlata al processo di differenziamento delle ghiandole sebacee. Questi esteri costituiscono circa il 20-30% dei lipidi nel sebo, e non possono essere trovati altrove. Sono molto resistenti a fenomeni ossidativi e lisi, e possono agire come agente impermeabilizzante, prevenendo l’eccessiva perdita di liquidi dall’interno della pelle.
Lo squalene costituisce il 10–15% dei lipidi sebacei, ed è anch’esso esclusivo del sebo. Viene assorbito efficacemente ed in profondità nella pelle, ripristinandone flessibilità ed elasticità, e agisce come antiossidante sui ROS. Per queste ragioni è chimicamente instabile, e si ossida molto facilmente.
LA CONDIZIONE BASALE: ANALISI DELLE COMPONENTI DEL SEBO E DELLO STRATO CORNEO
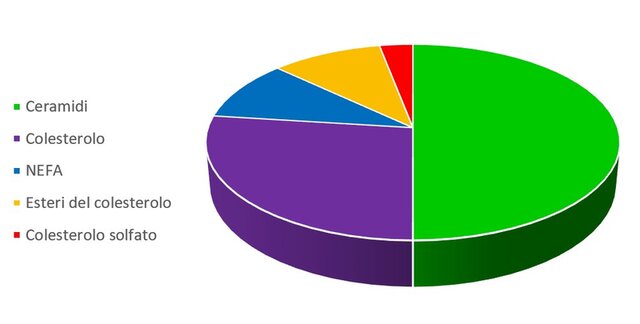
Figura 1. Proporzione degli elementi provenienti dallo strato corneo (peso secco).
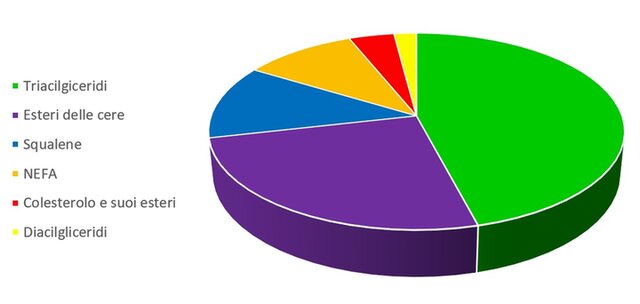
Figura 2. Proporzione degli elementi derivanti dal sebo (peso secco)
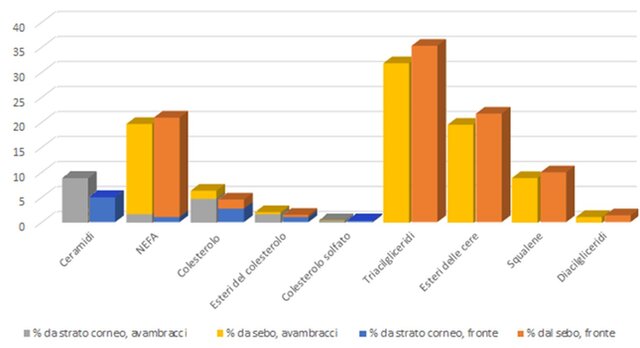
Figura 3. Proporzioni degli elementi completa
Alterazioni degli SSL da SC e sebo sono state riscontrate nella maggioranza delle condizioni cutanee. Questi cambiamenti possono consistere in riduzione della concentrazione e della lunghezza della catena acilica o sostituzioni del gruppo di testa nei ceramidi, aumento dell'insaturazione o riduzione nella lunghezza dei NEFA, o variazioni del rapporto tra Ceramidi, NEFA e colesterolo.
Di seguito, un breve riassunto ottenuto in base ad analisi lipidomica per le tre condizioni esaminate:
Acne
I soggetti affetti da acne producono più sebo di quelli non affetti. L’acne consiste in una condizione infiammatoria plurifattoriale, con cause attribuibili, oltre alle proporzioni ed alla quantità dei lipidi di superficie, a fattori esterni, ad alterazioni ormonali e del microbioma cutaneo (12, 13, 14, 15). È solitamente caratterizzata da lesioni infiammatorie (comunemente pustole) causate da comedoni aperti o chiusi.
Dermatite atopica
L’AD è una condizione cutanea infiammatoria cronica causata da una funzione barriera incompleta (9, 16, 17, 18). Si tratta di una condizione ciclica, con ricadute con sintomi specifici (secchezza, arrossamento, prurito), e periodi in cui la pelle appare sana. Durante le ricadute, la TEWL risulta aumentata, con conseguente comparsa dei sintomi.
Psoriasi
La psoriasi è una condizione infiammatoria multifattoriale ciclica, legata ad alterazioni della funzione barriera e ad un progressivo aumento della TEWL. È relativamente comune, ma non contagiosa, ed è causata principalmente da alterazioni della composizione ceramidica del SC, ma anche dall’incremento o riduzione di altri lipidi (9, 19).
ALTERAZIONI NEI LIPIDI IN BASE A CONDIZIONI CUTANEE
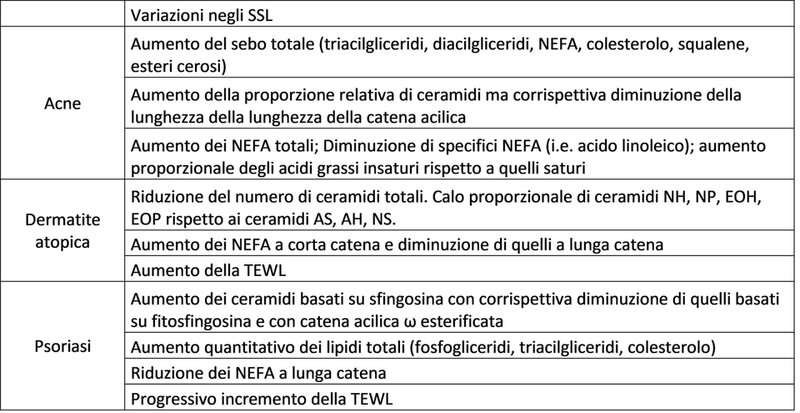
Tabella 1. Variazione dei lipidi superficiali in base alle specifiche condizioni cutanee analizzate
Prodotti topici quali emollienti, umettanti o agenti per ripristinare l’effetto barriera sono già da molti anni indicati nei casi di queste specifiche condizioni cutanee (o altre patologie, quali ictiosi o xerosi) (20). Attraverso la lipidomica, però, si sono potuti quantificare i lipidi contenuti nel sebo e nello strato corneo, e determinare come sia possibile ripristinarli mediante specifiche formulazioni contenenti questi lipidi “nativi”.
In alcune condizioni cutanee in cui una particolare classe lipidica risulti diminuita, una miscela di lipidi fisiologici in cui il lipide mancante è dominante risulta benefica (21, 22). Per contro, una strategia di formulazione che combini lipidi fisiologici e non-fisiologici può essere preferibile, date le differenti meccaniche di azione: i lipidi fisiologici possono penetrare la barriera cutanea ed avere effetti benefici a medio termine. Per contro, i lipidi non fisiologici come, ad esempio, la paraffina liquida riempiono gli spazi intercellulari portando benefici nel breve termine ma di minore entità. Ad esempio, nell'AD, una miscela a predominanza di CER è positiva, accelerando la riparazione della barriera cutanea (1, 21). Allo stesso modo una miscela di CER contenenti acido linoleico può alleviare la psoriasi e prevenirne le ricadute, in particolare se inseriti in prodotti idratanti (2). Nel caso in cui i lipidi siano bilanciati in modo diverso però potrebbero ulteriormente alterare la funzione barriera e quindi aggravare la condizione.
Nell’acne, si può modulare la composizione del sebo con formulazioni contenenti NEFA a lunga catena polinsaturi, e apportare benefici ulteriori, dato che alcuni di questi possono ulteriormente ridurre elementi indesiderati del microbioma. Ulteriori benefici possono essere riscontrati con una preparazione a base di pseudo-ceramidi (22).
LA LIPIDOMICA PUÒ AVERE UN RUOLO IMPORTANTE NELLA FORMULAZIONE COSMETICA MIRATA
Effetti specifici sui lipidi superficiali della pelle sono evidenti in condizioni cutanee come acne, dermatite atopica e psoriasi: ciascuna di esse è associata alla diminuzione, all'aumento o all'alterazione di diversi lipidi dello strato corneo o sebacei. Pertanto, è necessaria una comprensione approfondita della relazione tra barriera cutanea, SSL e la patogenesi ed il trattamento delle condizioni cutanee. Questo fattore, oltre a essere uno strumento per diagnosticare efficacemente tali condizioni, può contribuire a prevenirle, alleviarle o risolverle attraverso l'applicazione di cosmetici topici e formulazioni cosmeceutiche basate su lipidi fisiologici o su combinazioni di lipidi non fisiologici e fisiologici.
CONCLUSIONI
Riferimenti bibliografici
- Knox S, O'Boyle NM. Skin lipids in health and disease: A review. Chem Phys Lipids. 2021 May; 236:105055. doi: 10.1016/j.chemphyslip.2021.105055. Epub 2021 Feb 6. PMID: 33561467.
- Mijaljica D, Townley JP, Spada F, Harrison IP. The heterogeneity and complexity of skin surface lipids in human skin health and disease. Prog Lipid Res. 2024 Jan; 93:101264. doi: 10.1016/j.plipres.2023.101264. Epub 2023 Nov 6. PMID: 37940006.
- Drakou K, Tsianni A, Vrani F, Kefala V, Rallis E. Revealing the Correlation between Altered Skin Lipids Composition and Skin Disorders, Cosmetics 2021, 8(3), 88; doi: 10.3390/cosmetics8030088
- Smirnov VV, Egorenkov EA, Myasnikova TN, Petukhov AE, Gegechkori VI, Sukhanova AM, Ramenskaya GV. Lipidomic analysis as a tool for identifying susceptibility to various skin diseases. Medchemcomm. 2019 Sep 12;10(11):1871-1874. doi: 10.1039/c9md00364a. PMID: 32952993; PMCID: PMC7478151.
- Nowowiejska J, Baran A, Flisiak I. Lipid Alterations and Metabolism Disturbances in Selected Inflammatory Skin Diseases. Int J Mol Sci. 2023 Apr 11;24(8):7053. doi: 10.3390/ijms24087053. PMID: 37108216; PMCID: PMC10138531.
- Coderch L, López O, de la Maza A, Parra JL. Ceramides and skin function. Am J Clin Dermatol. 2003;4(2):107-29. doi: 10.2165/00128071-200304020-00004. PMID: 12553851.
- Uchida Y, Park K. Ceramides in Skin Health and Disease: An Update. Am J Clin Dermatol. 2021 Nov;22(6):853-866. doi: 10.1007/s40257-021-00619-2. Epub 2021 Jul 20. PMID: 34283373.
- Gruber F, Kremslehner C, Narzt MS. The impact of recent advances in lipidomics and redox lipidomics on dermatological research. Free Radic Biol Med. 2019 Nov 20;144:256-265. doi: 10.1016/j.freeradbiomed.2019.04.019. Epub 2019 Apr 18. PMID: 31004751.
- Bouwstra JA, Nădăban A, Bras W, McCabe C, Bunge A, Gooris GS. The skin barrier: An extraordinary interface with an exceptional lipid organization. Prog Lipid Res. 2023 Nov;92:101252. doi: 10.1016/j.plipres.2023.101252. Epub 2023 Sep 4. PMID: 37666282; PMCID: PMC10841493.
- Li Q, Fang H, Dang E, Wang G. The role of ceramides in skin homeostasis and inflammatory skin diseases. J Dermatol Sci. 2020 Jan;97(1):2-8. doi: 10.1016/j.jdermsci.2019.12.002. Epub 2019 Dec 5. PMID: 31866207.
- Ludovici M, Kozul N, Materazzi S, Risoluti R, Picardo M, Camera E. Influence of the sebaceous gland density on the stratum corneum lipidome. Sci Rep. 2018 Jul 31;8(1):11500. doi: 10.1038/s41598-018-29742-7. PMID: 30065281; PMCID: PMC6068117.
- Zha M, Usatine R. Common Skin Conditions in Children and Adolescents: Acne. FP Essent. 2024 Jun;541:7-13. PMID: 38896825.
- Li X, He C, Chen Z, Zhou C, Gan Y, Jia Y. A review of the role of sebum in the mechanism of acne pathogenesis. J Cosmet Dermatol. 2017 Jun;16(2):168-173. doi: 10.1111/jocd.12345. Epub 2017 May 29. PMID: 28556292.
- Okoro OE, Adenle A, Ludovici M, Truglio M, Marini F, Camera E. Lipidomics of facial sebum in the comparison between acne and non-acne adolescents with dark skin. Sci Rep. 2021 Aug 16;11(1):16591. doi: 10.1038/s41598-021-96043-x. Erratum in: Sci Rep. 2021 Sep 3;11(1):17974. doi: 10.1038/s41598-021-97802-6. PMID: 34400712; PMCID: PMC8367971.
- Camera E, Ludovici M, Tortorella S, Sinagra JL, Capitanio B, Goracci L, Picardo M. Use of lipidomics to investigate sebum dysfunction in juvenile acne. J Lipid Res. 2016 Jun;57(6):1051-8. doi: 10.1194/jlr.M067942. Epub 2016 Apr 27. PMID: 27127078; PMCID: PMC4878189.
- Ghosh D, Bernstein JA, Khurana Hershey GK, Rothenberg ME, Mersha TB. Leveraging Multilayered "Omics" Data for Atopic Dermatitis: A Road Map to Precision Medicine. Front Immunol. 2018 Dec 12;9:2727. doi: 10.3389/fimmu.2018.02727. PMID: 30631320; PMCID: PMC6315155.
- Emmert H, Baurecht H, Thielking F, Stölzl D, Rodriguez E, Harder I, Proksch E, Weidinger S. Stratum corneum lipidomics analysis reveals altered ceramide profile in atopic dermatitis patients across body sites with correlated changes in skin microbiome. Exp Dermatol. 2021 Oct;30(10):1398-1408. doi: 10.1111/exd.14185. Epub 2020 Sep 17. PMID: 32885529.
- Wang H, Cui L, Jia Y, Gao Y, Zhang G, He C. Application of lipidomics to reveal differences of facial skin surface lipids between atopic dermatitis and healthy infants. J Cosmet Dermatol. 2020 Jun;19(6):1528-1534. doi: 10.1111/jocd.13188. Epub 2019 Oct 16. PMID: 31617666.
- Boboryko D, Bratborska AW, Skórka P, Pawlik A. The role of lipidomics in psoriasis. Clin Chim Acta. 2025 Jul 27;578:120515. doi: 10.1016/j.cca.2025.120515. Epub ahead of print. PMID: 40730298.
- Gruber F, Marchetti-Deschmann M, Kremslehner C, Schosserer M. The Skin Epilipidome in Stress, Aging, and Inflammation. Front Endocrinol (Lausanne). 2021 Jan 21;11:607076. doi: 10.3389/fendo.2020.607076. PMID: 33551998; PMCID: PMC7859619.
- Meckfessel MH, Brandt S. The structure, function, and importance of ceramides in skin and their use as therapeutic agents in skin-care products. J Am Acad Dermatol. 2014 Jul;71(1):177-84. doi: 10.1016/j.jaad.2014.01.891. Epub 2014 Mar 20. PMID: 24656726
- Kahraman E, Kaykın M, Bektay HŞ, Güngör S. Recent Advances on Topical Application of Ceramides to Restore Barrier Function of Skin. Cosmetics, 2019 6(3), 52. doi: 10.3390/cosmetics6030052
L’ANALISI LIPIDOMICA PER DETERMINARE IL CONTENUTO LIPIDICO DEL SEBO E DELLO STRATO CORNEO IN VOLONTARI SANI O AFFETTI DA ACNE, DERMATITE ATOPICA O PSORIASI




